
分析的46个基因被分为三个主要组:高风险、中风险和新风险。
・高风险基因
在具有高风险基因的人中,与一般人群相比,风险增加了4倍以上。
具有高风险基因的人可能在年轻时患上癌症或肿瘤,或者终身患有多种癌症的风险更高。
高风险基因包括BRCA1、BRCA2(BRCA相关乳腺癌或卵巢癌综合征); CDH1(遗传性弥漫性胃癌综合征); EPCAM、MLH1、MSH2、MSH6、PMS2(林奇综合征); PALB2; PTEN(包括科登综合征的PTEN肿瘤综合征); TP53(Li-Fraumeni综合征)。
图1:如果具有高风险基因的人具有致病性突变,则患乳腺癌和卵巢癌的终身风险
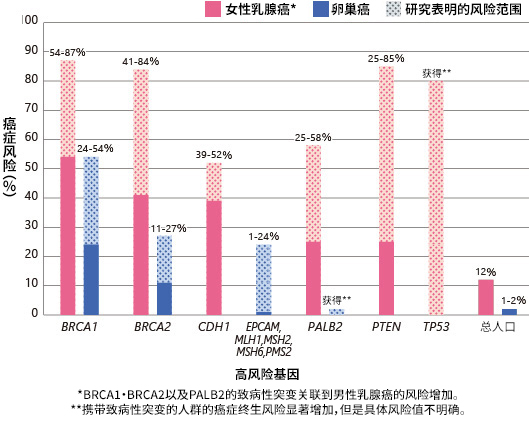
根据最新的癌症治疗和癌症信息的参考资料"BRCA1、BRCA2基因:癌症风险和基因检测"
・中度风险基因
携带中度风险基因的人与普通人群相比,在其一生中患上癌症的风险增加2倍至4倍。
・新风险基因
存在与癌症风险相关的新风险基因,尽管尚未充分研究,但已经被鉴定出来。
網羅性癌基因面板检测还包括表1中的遗传性乳腺癌和卵巢癌相关基因,以及以下基因:APC、AXIN2、BMPR1A、CDK4、CDKN2A、MUTYH、POLD1、POLE、SCG5 / GREM1、SMAD4、STK11、VHL。
表1:与遗传性乳腺癌和卵巢癌相关的基因的癌(肿瘤)的终身风险
| 遗传基因 | 癌症(肿瘤)的生涯风险 | |
|---|---|---|
| 高风险遗传基因 | BRCA1 | 女性乳房(57-87%)、卵巣(24-54%)、前立腺、男性乳房、胰臟、卵管、原發性腹膜、子宮內膜 |
| BRCA2 | 女性乳房(41-84%)、前立腺(20-34%)、卵巣(11-27%)、胰臟(5-7%)、男性乳房(4-7%)、黑色素瘤、卵管、原發性腹膜、子宮內膜 | |
| CDH1 | 胃癌(40-83%)、女性乳房(39-52%)、結腸 | |
EPCAM, |
結腸直腸(11-80%)、子宮內膜(12-61%)、卵巣(1-24%)、胃(<1-20%)、尿路(1-10%)、胰臟、膽道、小腸、腦、皮脂腺瘤 (腫瘤範圍是林奇症候群的代表:對於MSH6、PMS2、EPCAM致病性基因變異體與特定癌症的關聯性數據有限) |
|
| PALB2 | 女性乳房(25-58%)、男性乳房、胰臟、卵巣 | |
| PTEN | 女性乳房(25-85%)、甲狀腺(3-38%)、子宮內膜(5-28%)、結腸、腎臟、黑色素瘤、胃腸息肉 | |
| TP53 | 女性乳房、骨肉瘤和軟組織、腦、惡性腫瘤、腎上腺皮質癌等; 癌症的總體風險:女性幾乎是100%,男性為73% |
|
| 中度风险遗传基因 | ATM | 女性乳房、结肠、胰腺 |
| BRIP1 | 卵巢、女性乳房 | |
| CHEK2 | 女性乳房、男性乳房、结肠、前列腺、甲状腺、子宫内膜、卵巢 | |
| RAD51C | 卵巢、女性乳房 | |
| RAD51D | 卵巢、女性乳房 | |
| 新风险遗传基因 | BARD1 | 女性乳房、卵巢 |
| FANCC | 女性乳房 | |
| NBN | 女性乳房、黑色素瘤、非何杰金淋巴瘤 |
检测是通过采集口腔粘膜中的DNA来进行的。
要接受检测,需要提交问诊表、同意书和申请书。
结果将在大约2至4周内得出。检测结果分为以下4个类别:
根据结果,将提出早期发现或降低风险的医疗管理。
医疗管理包括强化筛查、降低风险的手术,有时也包括药物治疗以降低风险。
推荐的筛查检测包括MRI、乳腺X线摄影、超声检查、内窥镜检查、活检等。
即使进行了全面癌症敏感性检测,也存在各种类型的癌症,并且在将来可能会患癌症的风险。
在大多数情况下,认为癌症风险不会比测试结果为阴性的一般人群更高。
对于中等风险或新风险基因的描述,结果的解释可能会受到限制。
即使结果为阴性,也可能存在与家族性肿瘤有关的其他基因或未检测到的基因区域。
遗传专家或其他医疗提供者可能会判断需要进一步进行基因检测。
通常,如果结果为阳性或病理性变异可疑,大多数亲属(父母、兄弟姐妹和子女)有50%的机会携带相同的变异。
这些大多数基因并不是所有携带致病或可疑致病突变的人都会患上癌症或肿瘤,但请注意他们比普通人群的机会更大。
在某些情况下,特定基因也可能与常染色体隐性遗传条件有关。
阳性结果的知识为患者、医疗提供者和家人提供了宝贵的信息,可以降低风险并改善早期发现的机会。
此外,家庭成员可能应该接受检测,以更准确地预测癌症或肿瘤的风险。
¥240,000(不含税)
检查需要预约,请向工作人员咨询。
※费用可能会随时变更。