医師の田口早桐です。
Trophectoderm biopsy protocols can affect clinical outcomes: time to focus on the blastocyst biopsy technique Fertility Sterility
体外受精で胚が着床しなかったり、流産になってしまう原因は、ほとんどが胚の染色体異常によるものだということは周知のことです。
受精卵の検査をして、染色体異常のない胚を選んで移植したら、理論上は着床率がぐっと上がり、流産率は下がります。
不妊治療を受けている人にとって、負担が減ることが期待されますね。
このことを確認すべく、今回日本産科婦人科学会による着床前スクリーニング(PGT-A)臨床研究が始まりますが、当院も参加を承認されました。
受精卵の染色体を調べるには、どうしても受精卵の一部を採取することになります。(実は、受精卵の一部を取らずに行う方法も開発されているのですが、ここでは述べません)。
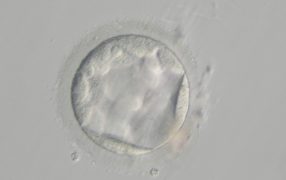
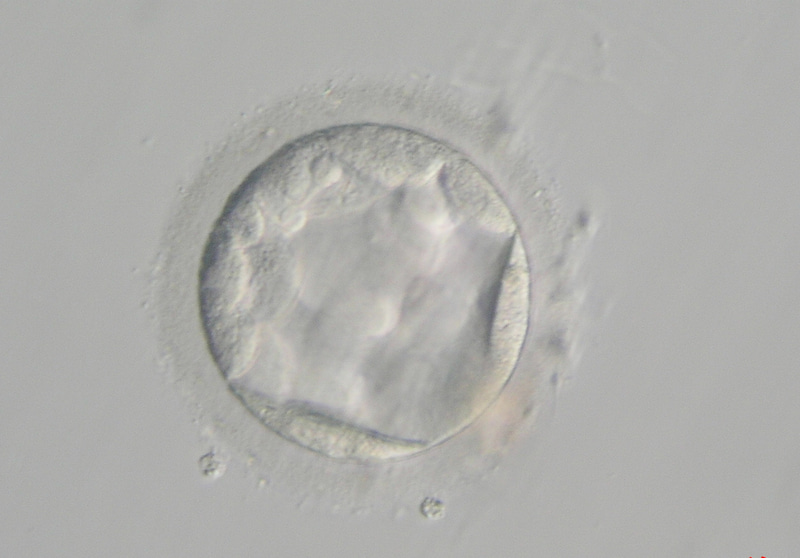
胚盤胞になったところから、胚は胎児になる部分と胎盤になる部分に分かれてきます。胚周囲を内側からぐるっと取り巻いている、胎盤になる部分の細胞を少し採取しておき、その細胞で検査をします。(其の他の部分は凍結しておきます)
この論文では、2種類の、細胞の採取法を比べて、どちらのほうが胚にとって良いのかを調べています。
1つ目の方法は、3日目の分割胚の段階で透明帯(卵の周りの殻だと思ってください)に穴を開けておき、拡張胚盤胞になった時点でその穴から出てきた細胞を取る方法。
もう一つは、拡張胚盤胞まで育つのを待ってから透明帯に穴をあけて細胞を取る方法です。
この論文では、拡張胚盤胞まで待ってから細胞採取をした胚のほうが、融解後のサバイバル率(99.2% v.s. 95.1%)、臨床妊娠率(65.3% v.s.55.1%)、継続妊娠率(58.4% v.s. 46.8%)、生産率(58.9% v.s. 46.2%)が、有意に高かった、という報告をしています。
3日目に透明帯に穴をあける方法がより一般的だと思いますし、胚盤胞になってから細胞採取をしても差がなかった、という報告もありますので、慎重な検討を要しますが、今後当院でも検討をしていきたいと思います。